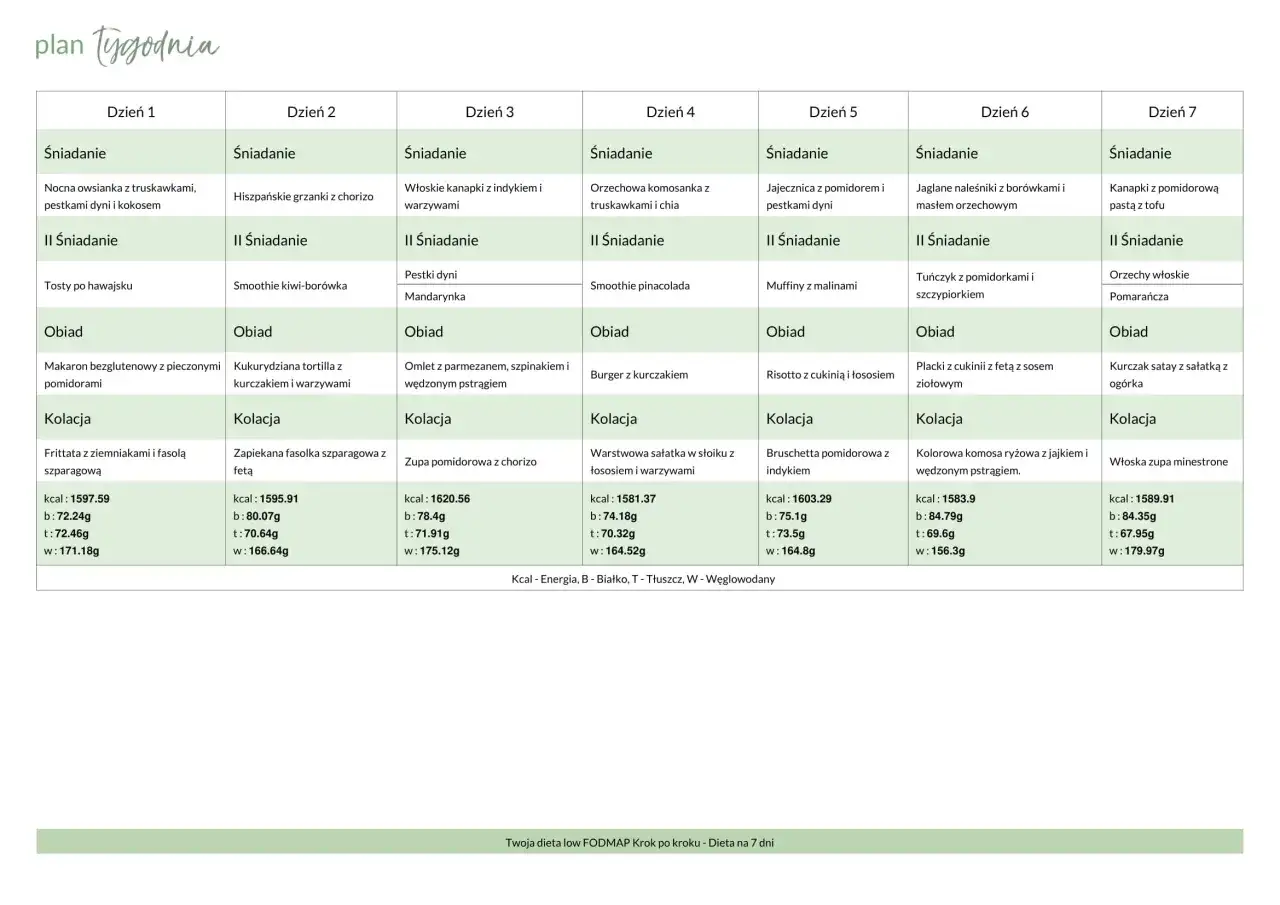
To sposób żywienia, który ma uspokoić jelita: zmniejsza wzdęcia, ból brzucha i nieregularne wypróżnienia u osób z nadwrażliwym przewodem pokarmowym. Taki model nie jest planem odchudzającym, tylko narzędziem terapeutycznym, dlatego tak ważne są kolejność działań i późniejsze rozszerzanie jadłospisu. Poniżej pokazuję, jak rozpoznać, czy ma sens, co jeść, jak przejść przez etapy i jak nie utknąć w zbędnych ograniczeniach.
Najważniejsze informacje, które pozwolą zacząć bez chaosu
- Głównym celem jest zmniejszenie objawów jelitowych, a nie stałe wykluczanie połowy produktów.
- Pierwszy etap trwa zwykle 2-6 tygodni i ma dać wyraźną odpowiedź, czy objawy reagują na FODMAP.
- Potem testuje się tolerancję kolejnych grup, zamiast zostawać na wiecznej eliminacji.
- To nie jest dieta odchudzająca, choć u części osób masa ciała zmienia się przy okazji porządkowania jadłospisu.
- Jeśli po kilku tygodniach nie ma poprawy, przyczyna dolegliwości może leżeć gdzie indziej.
- Najwięcej błędów powstaje wtedy, gdy ktoś myli ten model z dietą bezglutenową albo pomija etap personalizacji.
Jak działa model low FODMAP i komu realnie pomaga
FODMAP to grupa fermentujących węglowodanów, które u części osób są słabiej wchłaniane i szybciej ulegają fermentacji w jelitach. Efekt jest prosty: więcej gazów, więcej wody w świetle jelita i większa skłonność do wzdęć, bólu brzucha, biegunek albo zaparć. Ja traktuję ten model jako narzędzie do wyciszania objawów i sprawdzania tolerancji, a nie jako trwały styl jedzenia.
Najczęściej korzystają z niego osoby z zespołem jelita drażliwego, ale nie każda dolegliwość brzucha wynika właśnie z FODMAP. W praktyce najlepiej działa wtedy, gdy ktoś widzi związek między jedzeniem a objawami i ma dość wyraźny wzorzec reakcji po posiłkach. W badaniach poprawę zgłasza około 3 na 4 osoby z IBS, ale to nadal oznacza, że u części pacjentów potrzebne są inne rozwiązania albo równoległa diagnostyka.
Ważne jest też to, czego ten model nie robi: nie leczy przyczyny IBS i nie jest dietą „na zawsze”. Jeśli objawy są alarmowe, bardzo nasilone albo pojawiły się nagle, najpierw trzeba wykluczyć inne problemy, a dopiero później testować ograniczenie FODMAP. To prowadzi do kolejnego pytania, które pojawia się niemal od razu: co z masą ciała i redukcją?
Czy ten sposób jedzenia pomaga przy odchudzaniu
Sam w sobie nie. Jeśli ktoś liczy na automatyczny spadek masy tylko dlatego, że wycina cebulę, czosnek i część nabiału, szybko się rozczaruje. Redukcja wagi nadal zależy od bilansu energetycznego, a nie od samej nazwy diety. Z mojej perspektywy ten model bywa pomocny przy odchudzaniu tylko pośrednio, kiedy porządkuje jadłospis, ogranicza podjadanie i usuwa część wysoko przetworzonych produktów, ale to jest efekt uboczny, nie główny cel.
W praktyce widzę dwa scenariusze. W pierwszym objawy jelitowe są tak uciążliwe, że osoba je mniej, wybiera prostsze dania i przy okazji chudnie. W drugim zamienia produkty wykluczone na bezglutenowe słodycze, gotowe przekąski albo „bezpieczne” pieczywo, po czym kalorie zostają na podobnym poziomie. Dlatego przy jednoczesnym celu redukcji masy warto pilnować trzech rzeczy: białka w każdym głównym posiłku, rozsądnej porcji węglowodanów i regularności jedzenia.
Jeśli celem jest i uspokojenie jelit, i schudnięcie, zwykle lepiej najpierw ustabilizować objawy, a dopiero potem precyzyjnie ciąć kalorie. Inaczej łatwo wejść w zbyt restrykcyjny schemat, który poprawi wagę na chwilę, ale pogorszy relację z jedzeniem. Skoro to już jasne, przejdźmy do tego, co w praktyce trafia na talerz, a co najczęściej powoduje problem.

Które produkty najczęściej wywołują objawy, a czym je zastąpić
Tu najważniejsze zastrzeżenie brzmi: w FODMAP liczy się nie tylko produkt, ale też porcja. Ten sam składnik może być dobrze tolerowany w małej ilości i problematyczny po zwiększeniu porcji, dlatego lista produktów nigdy nie działa jak prosty zakaz „tak” albo „nie”.
| Grupa | Często problematyczne | Zwykle lepsze zamienniki |
|---|---|---|
| Warzywa | Cebula, czosnek, kalafior, pieczarki, szparagi | Cukinia, marchew, ogórek, sałata, ziemniaki |
| Owoce | Jabłka, gruszki, mango, suszone owoce, duże porcje owoców | Kiwi, mandarynki, pomarańcze, ananas |
| Nabiał | Mleko krowie, jogurty z laktozą, lody, część kremowych deserów | Produkty bez laktozy, twarde sery, proste napoje roślinne bez dodatków nasilających objawy |
| Zboża i pieczywo | Pszenica, żyto, zwykłe pieczywo pszenne, część makaronów | Ryż, ziemniaki, płatki owsiane, pieczywo o sprawdzonym składzie i porcji |
| Rośliny strączkowe | Duże porcje fasoli, ciecierzycy, soczewicy | Jaja, ryby, mięso, tofu, tempeh lub małe, dobrze przygotowane porcje strączków |
| Słodziki | Sorbitol, mannitol i produkty z poliolami | Prostszy skład, zwykły cukier w umiarkowanej ilości, produkty bez polioli |
W kuchni bardzo pomaga kilka prostych trików. Cebulę i czosnek można zastąpić szczypiorkiem, zieloną częścią dymki, imbirem, ziołami albo olejem aromatyzowanym czosnkiem, o ile sam czosnek zostaje usunięty z tłuszczu. Warto też pamiętać, że „bezglutenowe” nie znaczy automatycznie „bez FODMAP”, bo skład gotowych produktów bywa bardziej podchwytliwy niż etykieta na froncie opakowania.
Jeśli domowe menu zacznie się od kilku sprawdzonych baz, dużo łatwiej będzie potem przejść przez etapy eliminacji i testowania bez poczucia, że je się tylko powtarzalne, smutne dania. Właśnie dlatego kolejny krok jest tak ważny: nie sama lista produktów, lecz sposób prowadzenia całego procesu.
Jak przejść przez trzy etapy bez zgadywania
Najczęstszy błąd, jaki widzę, to zatrzymanie się na etapie eliminacji. A to właśnie kolejne fazy decydują o tym, czy końcowy jadłospis będzie praktyczny, różnorodny i możliwy do utrzymania w normalnym życiu. Uporządkowany schemat wygląda tak:
| Etap | Cel | Praktyczny czas | Co robisz w praktyce |
|---|---|---|---|
| Eliminacja | Uspokojenie objawów | Najczęściej 2-6 tygodni | Ograniczasz główne źródła FODMAP i obserwujesz reakcję jelit |
| Reintrodukcja | Sprawdzenie tolerancji | Kolejne tygodnie | Testujesz jedną grupę FODMAP naraz, bez mieszania kilku nowych produktów w tym samym czasie |
| Personalizacja | Stworzenie własnej wersji jadłospisu | Długoterminowo | Zostawiasz tylko te produkty i porcje, które faktycznie ci służą |
W pierwszym etapie nie warto przeciągać restrykcji na siłę. Jeśli poprawa przychodzi po 3 tygodniach, nie ma sensu czekać do 6. Lepiej wtedy przejść dalej niż utrwalać zbędne ograniczenia. W reintrodukcji najważniejsza jest cierpliwość: jeden test, jedna zmienna, jeden wniosek. Gdy ktoś próbuje sprawdzać trzy rzeczy naraz, potem nie wie już, co właściwie wywołało objaw.
Do tego dochodzi dzienniczek. Nie musi być idealny, ale powinien zapisywać przynajmniej: co zjadłeś, w jakiej mniej więcej porcji, po ilu godzinach pojawiły się objawy i jak wyglądał ich charakter. To bardzo przyspiesza personalizację, a jednocześnie chroni przed niepotrzebnym eliminowaniem kolejnych produktów „na wszelki wypadek”. Gdy etapów nie prowadzi się chaotycznie, dużo łatwiej ułożyć sensowny jadłospis na co dzień.
Jak układać posiłki, żeby jadłospis nie był nudny
W praktyce najlepiej działa prosty schemat: białko + bezpieczna baza węglowodanowa + warzywo + tłuszcz w rozsądnej porcji. To brzmi zwyczajnie, ale właśnie taka konstrukcja daje sytość i ogranicza przypadkowe podjadanie. Ja zwykle zaczynam od produktów bazowych, które są tanie, dostępne i łatwe do złożenia w szybki posiłek: ryżu, ziemniaków, płatków owsianych, jajek, ryb, mięsa, twardych serów i nabiału bez laktozy.
Przykład prostego dnia nie musi być wymyślny. Na śniadanie może to być owsianka na mleku bez laktozy z kiwi, na obiad ryż z kurczakiem, cukinią i marchewką, a na kolację omlet z sałatą i ziemniakami. Taki układ jest banalny, ale pokazuje coś ważniejszego: stabilne jelita zwykle lubią proste, powtarzalne konstrukcje, a nie kulinarne eksperymenty w najgorszym momencie.
W polskich realiach największym wyzwaniem bywa jedzenie na mieście i gotowe sosy. Jeśli zamawiasz posiłek, lepiej poprosić o osobny sos, prostszy skład i brak cebuli w bazie niż liczyć, że kelner „na oko” oceni, czy danie jest lekkie dla jelit. W domu pomagają drobne zamienniki: zamiast klasycznej podsmażki z cebuli i czosnku użyj ziół, imbiru, koperku, szczypiorku albo krótkiej marynaty na oleju z przyprawami.
Jeśli gotujesz dla całej rodziny, dobrze jest zbudować jeden neutralny fundament i dodawać dodatki osobno. Dzięki temu nikt nie musi jeść „diety chorego jelita”, a ty nie stoisz codziennie w kuchni z trzema osobnymi patelniami. To właśnie codzienna praktyka, a nie teoria, pokazuje, czy cały model ma szansę się utrzymać. Zostaje jeszcze kilka błędów, które potrafią zepsuć nawet dobrze zaplanowany start.
Najczęstsze błędy i czerwone flagi, których nie warto ignorować
Najbardziej kosztowny błąd to traktowanie eliminacji jak stylu życia. Jeśli po kilku tygodniach nadal jesz tak, jakbyś był w pierwszym dniu testu, ryzykujesz niepotrzebne ograniczenie błonnika, wapnia, różnorodności i przyjemności z jedzenia. Drugim problemem jest mylenie low FODMAP z dietą bezglutenową. To nie to samo: część produktów z glutenem bywa w tym modelu dopuszczalna, a niektóre rzeczy „bez glutenu” nadal mogą nasilać objawy, bo zawierają inne fermentujące składniki.
- Nie testuj kilku grup FODMAP jednocześnie, bo nie ustalisz winowajcy.
- Nie wycinaj glutenu przed diagnostyką celiakii, jeśli nie masz jej jeszcze wykluczonej.
- Nie zostawiaj jadłospisu zbyt ubogiego w warzywa, bo jelita potrzebują też różnorodności, nie tylko spokoju.
- Nie zamieniaj wykluczonych produktów na słodycze i przekąski „dla bezpieczeństwa”.
- Nie ignoruj objawów alarmowych, jeśli pojawiają się: krew w stolcu, nocne biegunki, gorączka, niewyjaśnione chudnięcie, anemia albo silny ból.
Ten model nie jest też dobrym pomysłem do samodzielnego wdrażania u osób z historią zaburzeń odżywiania, przy ryzyku niedożywienia albo przy złożonych problemach zdrowotnych. W takich sytuacjach lepiej działać z dietetykiem i lekarzem niż skracać drogę na skróty. Gdy te ograniczenia są już jasne, łatwiej zrozumieć, co w całym procesie jest naprawdę najważniejsze.
Najwięcej daje plan, który kończy się twoją własną tolerancją
Jeśli miałbym wskazać jedną rzecz, która decyduje o skuteczności tego podejścia, powiedziałbym bez wahania: personalizacja. Nie chodzi o to, żeby do końca życia pamiętać listę zakazów, tylko żeby wiedzieć, które produkty, porcje i połączenia faktycznie ci służą. U jednej osoby problemem będzie cebula, u innej większa porcja mleka, a u jeszcze innej konkretny typ pieczywa albo słodzik.
Po etapie testów większość osób może wrócić do znacznie szerszego jadłospisu niż na początku. I właśnie wtedy model zaczyna działać najlepiej: nie jako restrykcja, ale jako praktyczny kompas do jedzenia bez bólu brzucha, bez wzdęć i bez ciągłego zgadywania. Jeśli dodatkowym celem jest redukcja masy ciała, łączysz już nie eliminację, lecz dobrze ustawioną kaloryczność, sensowne porcje i regularność posiłków.
To podejście jest rozsądne, bo nie zatrzymuje człowieka w trybie zakazów. Daje miejsce na życie, na jedzenie poza domem i na zwykłą różnorodność, której jelita zwykle potrzebują tak samo jak spokoju.